В данной статье предоставлена информация о хирургических операциях, рекомендованных при лечении язвенного колита.
Чтобы иметь представление об операциях при язвенном колите, нужно понимать, как работает пищеварительная система человека. Желудочно-кишечный (или пищеварительный) трактпредставляет собой своеобразную трубку, проходящую от ротовой полости до анального отверстия.

Основная задача желудочно-кишечного тракта – перерабатывать пищу для последующего всасывания полезных веществ организмом. Этот процесс начинается с момента пережевывания и проглатывания пищи, которая затем спускается по пищеводу в желудок, где далее переваривается желудочными соками до кашеобразной консистенции.
Затем частично переваренная пища отправляется из желудка в тонкий кишечник. Здесь происходит дальнейший процесс переваривания для того, чтобы питательные вещества всасывались в кровь через стенки кишечника.
Жидкости и непереваренная пища, составляющие отходы жизнедеятельности, проходят из подвздошной кишки в толстую кишку. Толстая кишка, образуемая ободочной и прямой кишкой, состоит из четырех отделов: восходящая ободочная кишка, поперечно-ободочная кишка, нисходящая ободочная кишка и сигмовидная кишка, соединенная с прямой кишкой. В ободочной кишке происходит всасывание жидкости, а остатки образуют каловые массы (фекалии). Они накапливаются в нижнем отделе и в прямой кишке и выводятся из организма посредством испражнения.
Язвенный колит вызывает воспаление и язвы самого внутреннего слоя толстой кишки - слизистой оболочки. Язвы могут кровоточить или гноиться. Кровь и гной примешиваются к фекальным массам и обнаруживаются невооруженным взглядом. При воспалении и раздражении кишка хуже всасывает жидкость и держит каловые массы. Также выделяется намного больше, чем в норме, слизи, которая в нормальных условиях служит естественной смазкой. Это приводит к более частому и жидкому стулу, в том числе в ночное время. Учащенный и/или жидкий стул называется медицинским термином диарея. Другими распространенными симптомами язвенного колита являются спазмы в животе, примесь слизи в стуле, повышенная утомляемость, слабость и снижение веса. При большой потере крови может развиться анемия (состояние, характеризующееся уменьшением числа эритроцитов в крови), которая также вызывает утомляемость и слабость.
В некоторых случаях язвенный колит поражает только прямую кишку, и такое заболевание называется проктит или дистальный колит. Язвенный колит может поражать и всю ободочную кишку, тогда это уже панколит.
Язвенный колит - хроническое заболевание. Это означает, что болезнь не излечивается медикаментозными методами, воспалительный процесс может «гаситься» - заболевание будет находиться в фазе ремиссии - и «вспыхивать» вновь (обострение, атака, вспышка) периодически в течение всей жизни пациента. В период ремиссии пациент может не ощущать никаких признаков заболевания. Частота обострений различается у разных пациентов. У части пациентов первая или очередная атака принимает затяжной характер без наступления периода ремиссии. Контролировать воспалительный процесс при язвенном колите возможно медикаментозно, а при неэффективности медикаментозных средств прибегают к оперативному вмешательству.
За последние годы средства терапевтического (медикаментозного) лечения ВЗК значительно улучшились, и сегодня ассортимент лекарств от язвенного колита существенно расширился. Несмотря на это, каждому четвертому пациенту с язвенным колитом рано или поздно придется перенести оперативное вмешательство. В какой-то степени это зависит от тяжести заболевания. Пациентам с заболеванием в форме проктита операция требуется реже, а вот в случае панколита (когда толстая кишка воспалена на всем протяжении) она необходима чаще.
Наиболее распространенными причинами хирургического вмешательства являются:
- Отсутствие результатов длительного терапевтического лечения
Язвенный колит обычно хорошо поддается консервативному лечению, но иногда не удается контролировать выраженность и распространение воспаления. Если пациент испытывает часто повторяющиеся вспышки заболевания, сопровождаемые тяжелыми симптомами, или постоянные симптомы, затрудняющие повседневную жизнь, возможно, следует подумать об операции. - Экстренные случаи
Оперативное вмешательство иногда рекомендуется пациентам с такими серьезными острыми симптомами, как тяжелая диарея, сопровождающаяся кровотечением, обезвоживание и высокая температура, которые не поддаются медикаментозному лечению даже в больнице. Экстренные операции также могут потребоваться при редких осложнениях, например, при токсическом мегаколоне (тяжелейшее состояние кишечника) или перфорации (т.е. при появлении отверстия или разрыва в стенке кишки). - Рак толстой кишки
Язвенный колит не является онкологическим заболеванием. Однако если пациент перенес тяжелую форму язвенного колита всей или большей части ободочной кишки в течение периода 8-10 лет, риск развития рака кишечника возрастает. Чтобы следить за состоянием пациента, регулярно проводится колоноскопия (обследование толстой кишки с помощью эндоскопа – длинного гибкого зонда с камерой на одном конце). Если обнаружится наличие раковой опухоли, потребуется оперативное вмешательство. Для подробной информации обратитесь к статье «Рак кишечника и ВЗК».
Ниже описаны типичные операции, которые выполняются при язвенном колите.
При этой операции удаляется вся ободочная кишка, прямая кишка и анальный канал. Затем хирург выводит конец тонкой кишки через отверстие в брюшной полости, это называется илеостома. Для того, чтобы собрать отходы жизнедеятельности, к отверстию прикрепляется внешний калоприемник, который можно опорожнять или менять при необходимости. (См. подробную информацию о калоприемниках ниже)

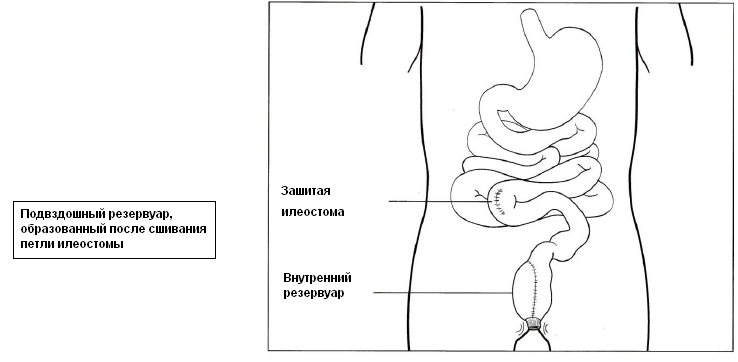
Эта операция также называется операцией по формированию тонкокишечного резервуара с илеоанальным анастомозом.
Обычно требуется провести две операции. Во время первой и основной операции хирург удаляет всю ободочную и прямую кишку, но оставляет анус. Затем формируется резервуар из подвздошной кишки (которая является нижним отделом тонкой кишки), который присоединяется к анальному отверстию. После этого получившуюся «петлю» из тонкой кишки выводят через отверстие в брюшной полости, формируя временную илеостому. Это позволяет собирать отходы жизнедеятельности в калоприемник, пока сформированный резервуар не заживет (процесс заживления занимает обычно около трех месяцев). Временную илеостому затем зашивают во время второй операции. Главным преимуществом формирования резервуара является то, что фекалии по-прежнему проходят через анальное отверстие, хотя и несколько чаще. Многие пациенты со сформированным резервуаром испражняются до шести раз в день и еще один или два раза ночью.
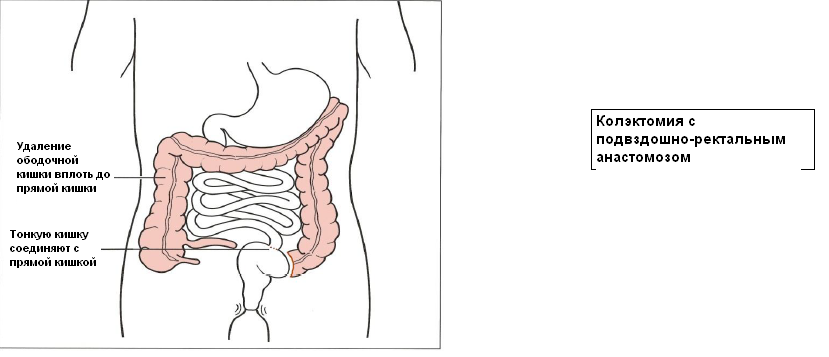
Этот вид хирургического вмешательства менее распространен, т.к. он подходит лишь небольшой части пациентов с язвенным колитом. При этой операции удаляется ободочная кишка, но вместо формирования илеостомы, хирург соединяет конец тонкой кишки непосредственно с прямой кишкой. Таким образом, избегают необходимости формирования илеостомы. Однако проведение этой операции рекомендовано, только если воспаление в прямой кишке незначительное или отсутствует и если в долгосрочной перспективе отсутствует риск развития рака прямой кишки.
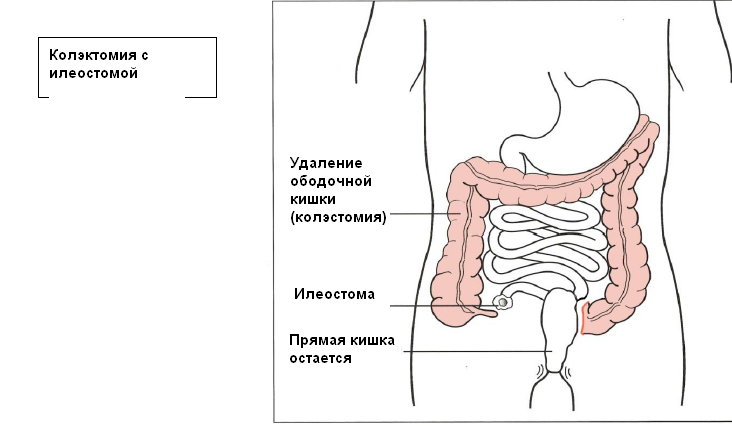
Во время проведения экстренной операции при язвенном колите, когда состояние пациента не позволяет проведение сложных операций, как первый этап хирургического лечения, может быть сделана колэктомия с формированием илеостомы. Во время этой операции хирург удаляет ободочную кишку, но оставляет прямую кишку. Затем, как и во время проктоколэктомии, хирург выводит конец тонкой кишки через отверстие в брюшной полости, формируя илеостому, и, для того, чтобы собрать отходы жизнедеятельности, в отверстии размещается внешний калоприемник. Эта илеостома может быть как временной, так и постоянной.
Верхнюю часть прямой кишки либо закрывают, либо выводят наружу к другому временному калоприемнику, который необходим из-за того, что прямая кишка может еще какое-то время выделять слизь. После операции, как правило, назначается местное лечение остаточного воспаления в прямой кишке противовоспалительными средствами.
В зависимости от индивидуального состояния пациента, за послеоперационной реабилитацией может следовать операция по формированию подвздошного резервуара, как это описывалось выше. В этом случае удаляется прямая кишка и из подвздошной кишки (нижнего отдела тонкой кишки) формируется резервуар, присоединяемый к анальному отверстию. Альтернативой формированию подвздошного резервуара является постоянная илеостома.
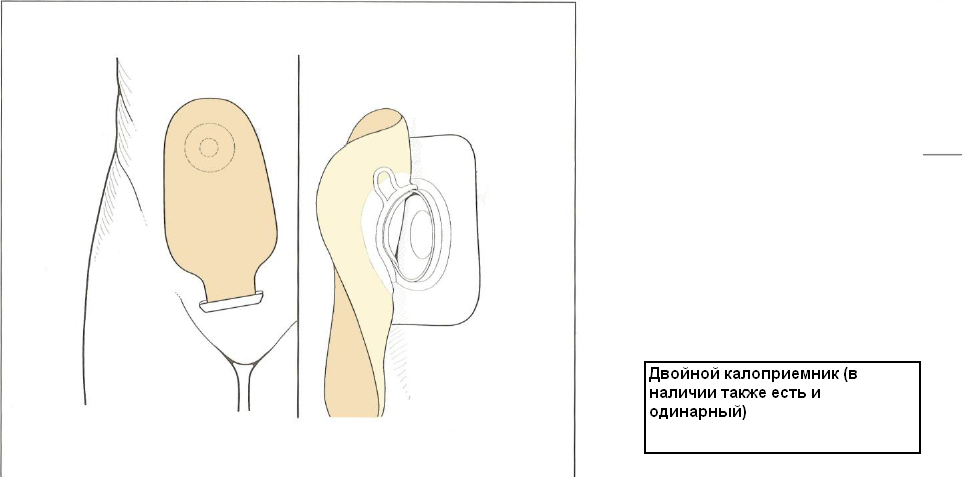
Как описывалось выше, иногда во время операций при язвенном колите кишку выводят к поверхности брюшной полости и делают отверстие для того, чтобы отходы жизнедеятельности (фекалии) выходили не через анальное отверстие, а в калоприемник. Поскольку наружу выводится подвздошная кишка, и ее конец присоединяется к отверстию, такая процедура называется формированием илеостомы. Во время операций при других заболеваниях, например, при болезни Крона, наружу выводится толстая кишка и аналогично присоединяется к отверстию, и это называется колостомия. В обоих случаях отверстие называется стомой.
Большинство стом розовато-красного цвета размером не более диаметра 5-рублевой монетки. Поскольку тонкая кишка содержит жидкость, которая может раздражать кожу, при илеостоме формируют небольшую трубку из соединительной ткани, длиной в 2-3 см. В зависимости от вида калоприемника, при наличии илеостомы его нужно опорожнять 4-6 раз в день и менять дважды в неделю.

Сегодня многие из описанных выше операций, например, операция по формированию подвздошного резервуара, могут быть осуществлены при помощи лапароскопического доступа, при котором минимизируется травматизация передней брюшной стенки. Вместо того, чтобы сделать один большой надрез передней брюшной стенки, хирург делает 4-5 маленьких надреза, каждый длиной примерно в 1 см. Сквозь эти надрезы вставляются небольшие трубки и вводится безопасный газ для создания пространства в брюшной полости. Лапароскоп, тонкая трубка с линзами и камерой, используется для вывода изображения из брюшной полости на экран в операционной. Через надрезы также помещаются небольшие хирургические инструменты, которыми хирург может манипулировать под визуальным контролем изображения на экране. Удаление отдела кишки проводятся через более крупные надрезы.
Лапароскопические операции занимают больше времени, чем открытые, но в то же время, они имеют ряд преимуществ, таких как:
- Меньшее количество болезненных ощущений после операции
- Меньшее количество рубцов
- Более короткий период реабилитации – например, пациент начинает раньше есть и пить
- Уменьшение риска послеоперационных осложнений (развитие инфекции раны или формирование послеоперационных грыж)
- Более короткий период пребывания в больнице
Однако лапароскопия доступна не во всех больницах и ее не всегда возможно выполнить, если пациент уже перенес другие операции на брюшной полости.
При лечении язвенного колита всегда необходимо учитывать индивидуальные особенности пациента, в этой связи соотношение польза/риск одного и того же вида лечения будут разными для разных людей. Именно лечащий врач должен помочь принять соответствующее решение для каждого пациента.
Операции при язвенном колите, как и все операции, повлекут за собой общие риски, например, связанные с общим наркозом. Также есть небольшой риск возникновения осложнений, таких, как инфекции. Отдельные операции влекут за собой и другие риски: так, анастомоз (соединение, например подвздошной и прямой кишок) или подвздошный резервуар может протечь. Спайки, рубцовые тяжи, образующиеся при заживании, могут скрутить кишку. При наличии резервуара может развиться резервуарит (син. «паушит») (воспаление резервуара), который нужно лечить с помощью антибиотиков.
В отличие от болезни Крона, язвенный колит не возвращается после удаления ободочной кишки, то есть, от него можно «вылечиться» путем полного удаления пораженного органа. Для пациента это будет означать:
- Пациент перестает испытывать боль, связанную с воспалением толстой кишки
- Избавление от таких симптомов, как диарея, ночной стул, интоксикация и анемия
- Возможность отказаться от лекарств
- Возможность жить полной жизнью
Привыкание к стоме и калоприемнику происходит не сразу и достаточно трудно. Однако многие пациенты отмечают, что после операции качество их жизни заметно улучшается.
Если операция является плановой, необходимо обсудить с врачом все этапы подготовки к операции. Перед операцией важно находиться в настолько лучшей физической форме, насколько это возможно. Поэтому, если Вы страдаете от тяжелого дефицита веса, Вам могут рекомендовать принимать специальные питательные смеси. Также рекомендуется бросить курить.
Подготовительные процедуры варьируются в зависимости от больницы, однако, скорее всего, пациенту необходимо будет пройти предварительное амбулаторное обследование за 1-2 недели до операции (за исключением экстренных ситуаций). При обследовании происходит осмотр, во время которого врач или медсестра могут задать ряд вопросов как об общем состоянии здоровья, так и конкретно о симптомах язвенного колита. Также потребуется сделать анализ крови и, возможно, потребуется сделать рентген грудной клетки и ЭКГ. Эта информация поможет анестезиологу выбрать нужную анестезию.
Детали операции обсуждаются с хирургом до операции, и на этом этапе (или же непосредственно перед операцией) вас могут попросить подписать согласие на оперативное вмешательство. Важно, чтобы пациент понимал, какая операция будет проводиться, какую пользу она может принести, и какими могут быть побочные эффекты. Во время обсуждения с врачом-проктологом или, возможно, с медицинской сестрой необходимо прояснить вопросы по поводу типа операции, возможных осложнениях и последующего ухода за стомой, если предполагается ее формирование.
В больнице пациента могут ожидать следующие мероприятия:
- Врачебный осмотр, а также измерение температуры тела, артериального давления, пульса и веса. Эти показания будут сравнивать с теми, которые регистрируются после операции.
- Если во время операции формируется стома, попросите, чтобы врач или медицинская сестра показали, где будет размещаться стома, и отметили это место маркером на животе.
- Пациент подписывает согласие на оперативное вмешательство, подтверждая тем самым, что он(она) полностью осознают всю пользу и риски вмешательства.
- Анестезиолог расскажет о предстоящей анестезии и о том, как будет происходить обезболивание после операции. Качественная анестезия ускоряет выздоровление, поэтому это важная часть реабилитационного периода.
- Иногда может потребоваться опорожнить кишечник за день до операции (принять слабительное). В некоторых случаях слабительное заменяется клизмой для очищения нижних отделов кишечника.
- Для предупреждения образования тромбов в венах ног, пациенту необходимо будет надеть компрессионные чулки. Помимо этого, возможно введение специальных препаратов, которые уменьшают способность крови к образованию тромбов.
Сразу после хирургического вмешательства пациент переводится в послеоперационное отделение, и далее в обычную палату.
Обезболивание производится эпидурально (через катетер в спине) или внутривенно (через капельницу). Подача обезболивающего может осуществляться непрерывно, а может и контролироваться пациентом через нажатие кнопки. Пациенту также могут дать препараты, нейтрализующие такие побочные эффекты от наркоза, как тошнота и рвота.
Также могут быть применены: капельница, обеспечивающая организм жидкостью, уринальный катетер для дренажа и измерения мочи и дренажный катетер для очищения раны. Некоторым пациентам устанавливают назогастральный зонд. Все эти катетеры удаляются через несколько дней, и обезболивающее препараты можно принимать перорально. Также врач может предписать лечебные полоскания.
В зависимости от вида перенесенной операции, для стимуляции кровообращения пациенту могут разрешить встать с постели и сидеть на стуле уже через день, а иногда и в день операции. Физиотерапевт может порекомендовать простые упражнения для ног и грудной клетки.
Также в зависимости от типа операции, некоторым пациентам могут разрешить пить воду через несколько часов после операции. Других могут попросить подождать до тех пор, пока не будет слышно урчание в животе или пациенты не начнут выпускать газы. Вероятно, что можно будет пить жидкость только через несколько дней, поэтому нужно начинать с маленьких глотков и только потом пить полноценно. Послеоперационная диета должна быть щадящей.
В случае стомы пациента обучают навыкам обращения с калоприемником.
Некоторые пациенты отмечают, что через несколько дней после операции они чувствуют себя хуже, чем сразу после нее, находятся в подавленном состоянии. Это, зачастую временное, явление может быть реакцией на послеоперационный шок.
Ответ на этот вопрос в значительной степени зависит от вида операции и индивидуальных особенностей пациента. Большинство пациентов проводят в больнице примерно неделю, при лапароскопии, пациента могут выписать и раньше. После открытой операции может потребоваться более длительное пребывание в больнице. Период пребывания после плановой операции обычно короче, чем после экстренной операции, т.к. состояние пациентов, перенесших экстренную операцию, тяжелее, и их реабилитация проходит сложнее.
По возвращении домой пациенты ослаблены и легко устают, обычно отсутствует пассивность и нежелание заниматься повседневными делами. С другой стороны, пациент избавляется от симптомов язвенного колита, и в течение реабилитационного периода начинает себя чувствовать намного лучше, чем до операции.
Со временем возвращаются силы и выносливость, и пациент возвращается к своей ежедневной деятельности, включающей хобби и занятия спортом. Однако реабилитация у всех протекает по-разному, и длительность данного периода зависит не только от типа перенесенной операции, но и от возраста пациента, и общего медицинского состояния. Во время реабилитации важно найти баланс между возрастающей активностью и физическими возможностями во избежание перегрузок. Важно прислушиваться к собственным ощущениям и делать только то, что комфортно.
Лечащий врач должен порекомендовать пациенту щадящую программу физических упражнений с целью ускорения процесса выздоровлени.
Если пациенту установлен калоприемник, понадобится время, чтобы научиться им пользоваться. Во многих больницах существуют специальные амбулаторные центры или медсестрами организуются «горячие линии» для больных со стомой, которые помогают справиться с проблемами, возникающими после операции. Существуют также пациентские организации для консультирования и оказания помощи. Медсестры также дают рекомендации касательно подвздошного резервуара и ухода за ним.
Большинству людей не рекомендуется поднимать тяжести или выполнять работу по дому (гладить одежду, пылесосить) в течение определенного времени после операции. Не рекомендуется садиться за руль, пока пациент не почувствует уверенность в управлении автомобилем, в том числе применении при необходимости экстренного торможения, что может занять несколько месяцев. Страховка не будет покрывать нанесенный ущерб, если пациент управляет автомобилем до полного выздоровления.
Возвращение к профессиональной деятельности зависит от рода деятельности и от вида перенесенной операции. Пациентам, занимающимся физическим трудом, нужно больше времени на реабилитацию, нежели тем, чья работа требует меньше физической активности, хотя после перенесенной операции и сидячая работа может оказаться крайне изнурительной. Обычно большинство больных, перенесших операцию, возвращается к профессиональной деятельности через 2-3 месяца.
Сразу после операции рекомендуется начать диету с ограничением потребления клетчатки. Подробно о таком рационе Вам расскажут в больнице. После реабилитации можно разнообразить рацион и употреблять более крупные порции. Сбалансированный и питательный рацион ускоряет процесс реабилитации и в целом поддерживает здоровье пациента.
Большинству пациентов со стомой не нужно соблюдать особую диету, но рекомендуется пить больше жидности (особенно смеси раствора электролита) и избегать определенных продуктов питания. Высоковолокнистая и острая пища может представлять проблему для людей, перенесших операцию по формированию илеостомы. Пища с высоким содержанием крахмала, например, белый хлеб и рис, помогают улучшить функционирование стомы или резервуара. Медсестра или врач-диетолог дают пациентам необходимые рекомендации.
Большинство пациентов возвращается к активной половой жизни после операции при язвенном колите, хотя для полного выздоровления может потребоваться определенное время (вплоть до нескольких месяцев). Операции на прямой кишке у мужчин могут подчас приводить к импотенции. Проблема может решиться сама собой либо с помощью медикаментозного лечения. Ряд исследований показывает, что обе самые распространенные операции при язвенном колите, а особенно операция по формированию подвздошного резервуара, могут влиять на фертильность женщины. Парам, которые хотят завести ребенка после операции при язвенном колите, нужно обсудить этот вопрос с врачом. Врачи также рекомендуют женщинам со стомой или резервуарам проводить кесарево сечение. Для более подробной инфомации обратитесь к статьям «Фертильность и ВЗК» и «Беременность и ВЗК».
Реакция на операцию у каждого человека индивидуальна, и некоторые пациенты испытывают широкий спектр эмоций как до, так и после операции. Пациент может испытывать опасения, сомнения, принятие, облегчение, уверенность, чувство благополучия или даже разочарование. Нередко пациенты, у которых появились послеоперационные рубцы или была сформирована стома, находятся в подавленном состоянии из-за негативного восприятия собственного тела. Беспокойство могут испытывать и члены семьи пациента.
Пациенту может стать легче, если он будете говорить с кем-то о своих чувствах. Лечащий врач и медсестры могут стать отличным источником поддержки. Также возможно поговорить с профессиональным консультантом, который может быть прикреплен к больнице.
